17.3. Mutilations génitales féminines
Violence et santé
Article mis à jour le 20 décembre 2024
Les mutilations génitales (MGF) touchent à la fois à des enjeux de discriminations, de droits humains et du droit à la santé ; à des enjeux de santé sexuelle, reproductive et maternelle pour les femmes mutilées ; ainsi qu’à des enjeux de santé publique en termes de prévention des risques pour les petites filles. Elles désignent « toutes les interventions aboutissant à une ablation partielle ou totale des organes génitaux externes de la femme et/ou toute autre mutilation des organes génitaux féminins pratiquées à des fins non thérapeutiques» (OMS 1997). Elles s’inscrivent le plus souvent dans un parcours de multiples violences de genre, et leurs conséquences nécessitent des soins pluridisciplinaires, également destinés à prévenir la répétition de ces pratiques sur les filles.
Ampleur du phénomène dans le monde
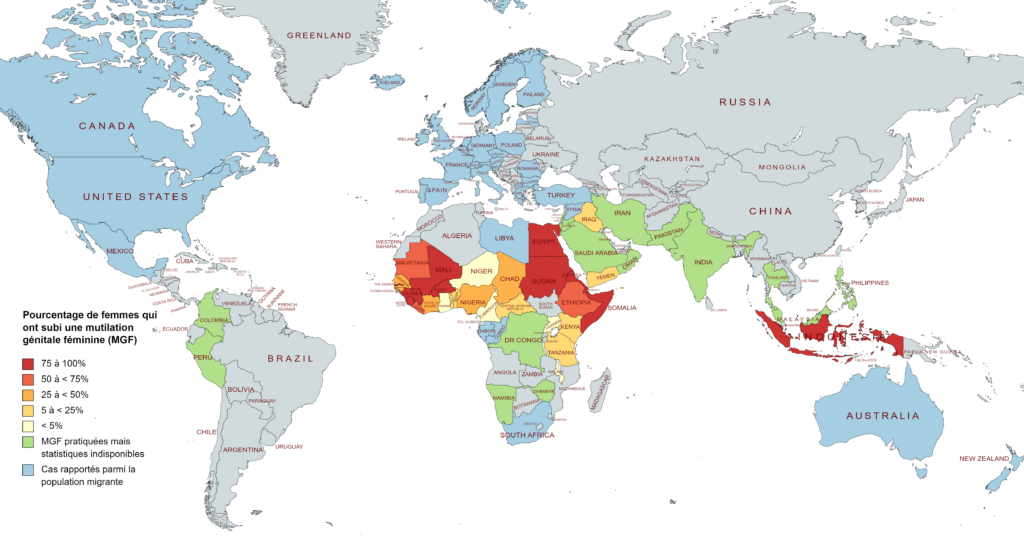
Prévalence des MGF dans le monde, carte réalisée à partir des données Unicef 2014 et 2016.
Plus de 230 millions de filles et de femmes dans le monde ont été victimes d’une forme de mutilation génitale féminine en 2024 (Unicef), alors même que ces pratiques constituent des violations des droits humains reconnues à l’échelle internationale. Les données 2024 indiquent une augmentation de 15% par rapport aux données publiées huit ans plus tôt. La majorité de ces filles et de ces femmes, 144 millions, vivent dans 27 pays du continent africain, plus de 80 millions en Asie (Indonésie, Malaisie) et plus de 6 millions au Moyen-Orient (Yémen, Irak, voir carte supra). En 2024, les pays où la prévalence des MGF chez les filles et les femmes de 15 à 49 ans est la plus élevée sont la Somalie (99 %), la Guinée (95 %), Djibouti (90 %), le Mali (89 %), l’Égypte et le Soudan (87 %).
Pratiques et tendances dans les pays d’origine. Dans les pays concernés, la seule existence d’une législation théoriquement protectrice ne suffit pas à l’abolition des pratiques. Ainsi en Guinée Conakry, en dépit de la loi, le taux de prévalence est de 95%. Selon le rapport 2024 de l’Unicef, 4 survivantes de MGF sur 10 vivent dans des environnements fragiles et touchés par des conflits armés, ce qui peut entraver les programmes visant à prévenir cette pratique. Les attitudes à l’égard des MGF évoluent, les deux tiers de la population des pays d’Afrique et du Moyen-Orient étant opposés à cette pratique. Dans la majorité des pays, les mutilations sont essentiellement effectuées par des praticiennes « traditionnelles » et sont pratiquées de plus en plus tôt avant l’âge de 10 ans. Sous prétexte de réduire les risques sanitaires de l’opération, certaines professions de santé la pratiquent à leur tour, pratique fermement condamnée par l’OMS et les organisations internationales.
Dans les pays d’immigration où la pratique est fortement pénalisée et stigmatisée, le risque d’excision y est nettement plus faible que dans les pays d’origine. En France, une enquête pilote de prévalence (MSF-Preval 2021) met en évidence une tendance à la disparition progressive du risque d’excision parmi les filles nées en France après 1995.
Facteurs culturels et sociaux. Les raisons avancées pour expliquer ces pratiques varient d’une région à l’autre, au fil du temps et reposent sur de nombreuses croyances. Indépendamment des circonstances et des explications, elle s’impose aux individus comme une norme intériorisée par l’ensemble du groupe et dont la transgression entraîne des sanctions sociales : la non-reconnaissance du statut de femme et par là du statut à venir d’épouse et de mère, ce que désigne par exemple le terme « bilakoro » chez les Malinkés du Mali. Le principal facteur de risque est le groupe ethnique d’origine, ces pratiques étant historiquement associées à des rites traditionnels.
MGF et religion. Les MGF existent aussi bien parmi des populations se déclarant animistes que parmi les populations des religions musulmane, chrétienne et juive (Unicef, 2013). Du fait de la présence majoritaire de populations se déclarant de religion musulmane dans la plupart des pays concernés par les MGF, on a longtemps évoqué un lien avec l’islam. En 2007, l’Académie des recherches islamiques d’Al-Ashar a publié un édit religieux (fatwa) condamnant les MGF et rappelant que la pratique n’était pas mentionnée dans le Coran.
Conséquences des MGF sur la santé des femmes
Classification clinique des MGF en 4 types (OMS) :
- type I : ablation partielle ou totale du clitoris et/ou du prépuce (clitoridectomie) ;
- type II : ablation partielle ou totale du clitoris et des petites lèvres, avec ou sans excision des grandes lèvres (excision) ;
- type III : rétrécissement de l’orifice vaginal avec recouvrement par l’ablation et l’accolement des petites lèvres et/ou des grandes lèvres, avec ou sans excision du clitoris (infibulation) ;
- type IV : toutes les autres interventions nocives pratiquées sur les organes génitaux féminins à des fins non thérapeutiques, telles que la ponction, le percement, l’incision, la scarification et la cautérisation.
Toutes les formes de MGF ont des conséquences préjudiciables sur la santé des personnes concernées. L’OMS distingue 3 types de complications liées aux MGF : les risques immédiats encourus au moment de l’acte pouvant aboutir au décès (douleurs, hémorragies, infections), les risques à long terme qui peuvent survenir à n’importe quel moment de la vie (psychologiques, somatiques, obstétricales et sexuels) et les risques spécifiques aux mutilations de type III, c’est à dire aux mutilations conduisant à une suture des grandes lèvres.
La nature et la gravité des complications uro-génitales dépendent du type de MGF. Les MGF sont associées à une augmentation du risque d’infection urinaire et de vaginose lors de la grossesse. Les complications obstétricales peuvent être particulièrement graves, en particulier dans les pays où le suivi des femmes enceintes est le moins médicalisé.
Les risques de troubles sexuels sont élevés et non corrélés au type de mutilation. Dans l’observatoire du Comede, insatisfaction et difficultés sexuelles sont des préoccupations prépondérantes attribuées à l’excision allant du manque de désir sexuel à des douleurs systématiques lors des rapports, voire évitement de tout rapport sexuel.
Les risques de séquelles psychologiques: ces séquelles sont fréquentes et tout au long de la vie, quel que soit l’âge auquel les mutilations sont pratiquées. Elles regroupent troubles du comportement, irritabilité chronique, syndromes psychotraumatiques, états dépressif et anxieux, suicide (voir 17.1. Torture et traitements inhumains et 18.2. Principaux troubles psychiques). Les conséquences psychologiques et sexuelles des MGF s’inscrivent souvent dans un continuum des violences faites aux femmes et aggravent leur vécu (mariage forcé, violence conjugale, intrafamiliale, violence sexuelles).
Agir en prévention des violences peut se faire via différents dispositifs comme :
- le 3919, Violences Femmes Info, gratuit, anonyme et accessible 24h/24 et 7j/7, écoute en 12 langues ;
- le portail de signalement via www.service-public.fr/cmi ;
- la brochure Mutilations sexuelles féminines à destination des professionnels en contact avec les enfants de 0 à 18 ans
Soins et accompagnement des femmes victimes de MGF
L’excision est souvent très peu verbalisée au pays d’origine. Appartenant à « la norme », elle ne peut être discutée ou questionnée. Ce silence peut encore être renforcé dans le pays d’immigration où les mutilations sexuelles sont interdites et sanctionnées. Les femmes excisées et les soignant.e.s qui les accueillent peuvent donc être en difficulté pour aborder ce sujet en consultation. Pourtant, parler de ce sujet fait apparaître, chez beaucoup d’entre elles, de nombreuses questions autour du désir, des douleurs ressenties, de l’accès au plaisir et de la possibilité de soins. Face au silence, avoir recours à un.e interprète professionnel.le le cas échéant, développer des lieux de parole, des lieux d’échange entre femmes concernées constituent des actes de soins déterminants.
Le rôle des professionnel.le.s est fondamental dans l’accueil des personnes concernées par les MGF. Il suppose des compétences pour parler de pratiques entourées de tabous qui touchent au corps intime ainsi qu’une compréhension des contextes de vie, dans ses dimensions à la fois psychologique (cumul des violences de genre), socio-culturelle (parcours migratoire, précarité sociale) et administrative-juridique (droit d’asile). Les demandes de soins des personnes concernées nécessitent le plus souvent des équipes pluridisciplinaires, ce qui est mis en place dans un grand nombre de services de gynécologie des hôpitaux. Selon leurs propres organisations, ces unités peuvent faire intervenir médecins généralistes, pédiatres, gynécologues, sages-femmes, infirmières, urologues, sexologues, psychiatres et psychologues. La chirurgie est de plus en plus pratiquée, en particulier la reconstruction du clitoris. Elle est prise en charge par la sécurité sociale.
Associations spécialisées : Gynécologie sans frontières (GSF), Commission pour l’abolition des mutilations sexuelles (Cams), Groupe pour l’abolition des mutilations sexuelles (Gams), Mouvement français pour le planning familial (MFPF), Excision, parlons en !, Les Orchidées Rouges, Mille Parcours.
Législation en France et droit d’asile
La loi française punit les MGF commises en France et à l’étranger au même titre que les autres violences ayant entrainé une mutilation permanente. Elle punit les auteurs ainsi que les personnes ayant incité leur réalisation. Cette loi s’applique à l’acte commis à l’étranger si la victime est française ou si, étrangère, elle réside habituellement en France (art. 222-16-2 du Code pénal). Les peines prévues pour l’auteur de la mutilation et les responsables de la mineure sont de 10 ans d’emprisonnement, et jusqu’à 20 ans de réclusion criminelle si la mutilation est commise sur un.e mineur.e de moins de quinze ans par un ascendant légitime, naturel, adoptif, ou par toute autre personne ayant autorité.
Prévention des mutilations sexuelles des petites filles accompagnant les adultes
Il est important pour les professionnels médico-sociaux d’engager le dialogue avec les parents originaires des pays où se pratiquent les mutilations. L’objectif est à la fois de connaître leurs convictions sur ces pratiques et de les informer des risques sanitaires qu’ils feraient courir à leurs filles s’ils décidaient d’y recourir. Par ailleurs, le rappel de la loi française est dans ce cas incontournable : les auteurs et les personnes ayant incité à une mutilation peuvent être poursuivies et sanctionnées en matière criminelle (art. 222-9 du Code pénal). Elle s’applique à l’acte commis à l’étranger si la victime est française ou si, étrangère, elle réside habituellement en France.
La reconnaissance du droit d’asile au titre de la Convention de Genève des femmes exilées victimes de mutilation génitale a fait l’objet d’une forte mobilisation associative en France ces dernières années. Les femmes exilées victimes ou risquant de subir des mutilations sexuelles, les femmes et les hommes craignant que leurs filles puissent en être victimes en cas de retour dans leur pays d’origine peuvent être reconnus réfugiés au titre de la Convention de Genève. La loi du 29 juillet 2015 relative à la réforme de l’asile améliore la prise en compte du risque de mutilations sexuelles féminines chez les mineures. Elle décrit les modalités du constat initial et du suivi de l’absence d’excision chez les mineures qui sollicitent l’asile à ce motif (art. L752-3 du Ceseda).
Certificat médical de non excision et droit d’asile. La rédaction d’un certificat médical constatant l’absence de mutilation sexuelle est obligatoire afin d’obtenir une protection internationale (art. L531-11 du Ceseda) et transmis à l’Ofpra sans délai. Ce certificat doit être établi par un praticien en médecine légale exerçant au sein d’une unité hospitalière spécialisée (UMJ) ou au sein d’une unité spécialisée pour les femmes victimes de violence liée à un établissement de santé et conventionné par l’Ofpra (arrêté du 6 février 2024 du Ceseda définissant les modalités de cet examen médical). L’Office doit informer ses représentants légaux que tout refus sera transmis au Procureur de la République.
Certificat médical pour le maintien de la protection au titre de l’asile. Lorsqu’une mineure obtient une protection au titre de l’asile en raison du risque de MGF et tant que ce risque existe, un examen de contrôle médical visant à constater l’absence de mutilation est imposé dans un délai minimal de trois ans selon la loi, 5 ans dans la pratique de l’Ofpra (art. L561-8 du Ceseda). Une lettre est adressée par l’Ofpra au représentant légal. Le refus de se soumettre à ce contrôle médical, de même qu’un constat de mutilation, donnent lieu à une information au Procureur de la République. Néanmoins, même en cas d’excision faite postérieurement à l’obtention du statut de réfugié, la protection d’une mineure ne peut être remise en cause sur ce seul fondement. La protection ne peut pas non plus prendre fin à la demande des parents (ou des titulaires de l’autorité parentale) tant qu’il existe un risque de mutilation.

